Tienduizend overlijdens in eerste golf
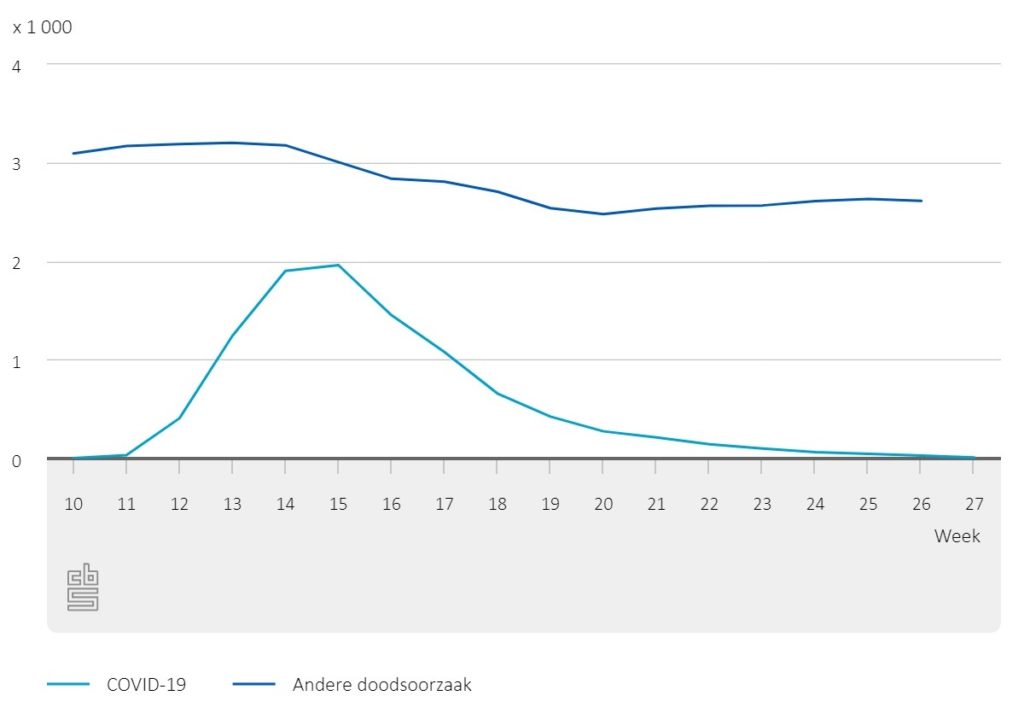
Tijdens de eerste golf van de corona-epidemie overleden in Nederland ruim 10.000 mensen aan COVID-19. Dat is ruim 17% van alle mensen die in die periode (maart tot en met juni 2020) zijn overleden. Vooral in de eerste weken van april overleden veel mensen aan corona (figuur 1).
Op 27 februari 2020 werd in Nederland de eerste positief geteste patiënt gemeld bij het Rijksinstituut voor Volksgezondheid en Milieu (RIVM). Na een periode van lokale en relatief milde maatregelen werd halverwege maart 2020 door de overheid een strenge lockdown ingesteld om de verspreiding van het coronavirus in te dammen. ‘Samen tegen corona’, een begrijpelijke boodschap gezien dat iedereen geraakt wordt door het virus.
Terugkijkend op die eerste golf van de corona-epidemie blijken er in het risico op overlijden aan COVID-19 wel degelijk verschillen te zijn. Waar zitten die verschillen zoal?
Sterfte aan COVID-19
Met overlijden aan COVID-19 wordt de doodsoorzaak COVID-19 bedoeld. Als iemand overleden is, vult een schouwarts een doodsoorzakenverklaring in. Deze formulieren worden door het CBS verwerkt. Ieder kwartaal publiceert het CBS de doodsoorzaak van alle overledenen in Nederland. Dit geeft het meest precieze cijfer van het aantal overledenen aan COVID-19.
Het RIVM ontvangt dagelijks meldingen van overleden COVID-19-patiënten vanuit de GGD’s. Omdat mogelijk niet alle mensen met COVID-19 zich laten testen, er geen meldingsplicht geldt voor overlijden aan COVID-19 en de registratie soms wat langer duurt, zijn de werkelijke aantallen overledenen aan COVID-19 in Nederland hoger.
Kijk voor meer informatie en overeenkomsten/verschillen op het coronadashboard.
Hoge sterfte in regio Zuidoost, naderhand in de grote steden
De eerste golf van de corona-epidemie liet een relatief hoge sterfte aan COVID-19 in het zuidoosten van Nederland zien en nauwelijks in het noordoosten van Nederland. Dit beeld past bij de rol die de voorjaarsvakantie en het carnaval in Zuid-Nederland speelden bij de verspreiding van het nieuwe coronavirus, aangevuld met de maatregelen om verdere verspreiding te voorkomen.
Meer dan de helft van de sterfgevallen in het zuidoosten van Nederland in de laatste week van maart en begin april was het gevolg van corona. Ook in andere regio’s, zoals rondom Zwolle, was de sterfte aan COVID-19 relatief hoog. Half april had bijna iedere regio met sterfte door corona te maken, maar tegelijkertijd daalde het aantal overledenen in heel Nederland snel. In latere weken van de eerste golf was de sterfte aan COVID-19 relatief hoog in de GGD-regio’s van de drie grote steden: Amsterdam, Haaglanden, Rotterdam-Rijnmond.
Kans op overlijden aan COVID-19
In tabel 1 is de sterfte aan COVID-19 en andere doodsoorzaken tussen 1 maart tot en met 30 juni 2020 weergegeven. Daarnaast zijn de uitkomsten van het regressiemodel weergegeven, in de vorm van het relatief risico. Dit is een verhoudingscijfer van de kans op overlijden aan COVID-19 of andere doodsoorzaken in een bepaalde groep ten opzichte van een referentiegroep. Het relatief risico wordt berekend na controle van alle andere factoren in de tabel (geslacht, leeftijd, type zorg, migratieachtergrond, inkomen en regio).
Meer sterfte onder mannen en ouderen
Normaal gesproken overlijden er in Nederland iets meer vrouwen, wat te maken heeft met het grotere aantal oudere vrouwen in Nederland, maar tijdens de eerste golf van de corona-epidemie overleden er meer mannen dan vrouwen. De kans voor een man om aan COVID-19 te overlijden was zelfs ruim twee keer zo groot als voor een vrouw (tabel 1). Mogelijke redenen hiervoor zijn dat vrouwen minder vaak roken dan mannen, dat vrouwen een betere weerstand hebben tegen virussen en ook een betere hart- en vaatgezondheid hebben. Ook bij andere infectieziekten is een hogere sterfte onder mannen een bekend patroon. Aan de coronavirusziekten SARS (2002-2003) en MERS (vanaf 2012) en ook bij de Spaanse griep van 1918 overleden meer mannen dan vrouwen.
Dat de sterfte aan COVID-19 hoger is onder ouderen dan onder jongeren is niet verrassend. Immers, hoe ouder iemand is, hoe groter de kans op overlijden. Dit geldt ook voor COVID-19. Bijvoorbeeld, de kans op overlijden aan COVID-19 voor iemand van 80-85 jaar is 12 keer zo groot als iemand van 60-65 jaar (tabel 1). Echter, er is wel een duidelijk verschil met bijvoorbeeld een griepepidemie. Tijdens een griepepidemie concentreert de sterfte zich voornamelijk bij 80-plussers. Tijdens de eerste golf van de corona-epidemie overleden er duidelijk ook meer mensen die veel jonger waren: de sterfte aan COVID-19 naar leeftijd is meer een afspiegeling van de normale sterfte. Een reden hiervoor kan zijn dat tijdens de griepepidemie mensen met een medische indicatie gevaccineerd worden, evenals het zorgpersoneel. Daarnaast worden sommige mensen ernstiger ziek van COVID-19, waardoor de kans op overlijden groter is voor iedere leeftijdsgroep.
Mensen met langdurige zorg het meest kwetsbaar
Meer dan de helft van het aantal overledenen aan COVID-19 in de eerste golf van de corona-epidemie ontving voor het overlijden institutionele zorg, zoals verpleeghuiszorg of thuiszorg op basis van de Wet langdurige zorg (Wlz) (tabel 1). Ten opzichte van iemand die geen zorg ontving, was de kans op overlijden aan COVID-19 ruim 14 keer zo hoog voor iemand die institutionele zorg ontving. Voor mensen met thuiszorg was de kans ruim 10 keer zo hoog.
Het is goed voorstelbaar dat sterfte tijdens een epidemie meer voorkomt onder mensen die (institutionele) zorg ontvangen vanwege de toelatingscriteria die op zorgbehoefte zijn gebaseerd: ze vormen een selectieve groep van uiterst kwetsbare mensen. Het gaat om mensen die lijden aan één of meerdere chronische aandoeningen en die daardoor een verhoogde kans hebben op overlijden aan COVID-19. COVID-19 zich makkelijk laat verspreiden, met brandhaarden tot gevolg. Dit, gecombineerd met de kwetsbaarheid van de zorgontvangers en het noodzakelijk contact met zorgverleners, een tekort aan beschermingsmiddelen aan het begin van de corona-epidemie en de nabijheid van andere zorgbehoevenden en verzorgers, heeft er waarschijnlijk toe geleid dat deze kwetsbare groep extra getroffen is tijdens de eerste weken van de corona-epidemie. Ook in latere weken van de eerste golf hield de hogere sterfte langer aan dan onder mensen die geen zorg ontvingen.

Lager inkomen heeft grotere kans op overlijden aan COVID-19
Mensen met een lager inkomen overlijden gemiddeld eerder dan personen met een hoger inkomen. Dat geldt ook voor overlijden aan COVID-19 (tabel 1). Echter, COVID-19 heeft de bekende verschillen in sterftekansen tussen de inkomensgroepen niet verder verhoogd. In absolute zin heeft COVID-19 de bestaande ongelijkheid in sterfte naar inkomen wel vergroot. Het risico om te overlijden aan COVID-19 is onder inwoners voor de laagste inkomensgroep 1,6 keer zo hoog als voor de hoogste inkomensgroep (tabel 1).
Lager inkomen gaat vaker gepaard met ziektes als diabetes, obesitas en hart- en vaatziekten. Comorbiditeit, met name hart- en vaatziekten, is sterk geassocieerd met COVID-19-sterfte. Krappere behuizing en minder flexibele arbeidsomstandigheden kunnen een rol spelen in de verspreiding van het nieuwe coronavirus. Bovendien zou het kunnen zijn dat mensen met een laag inkomen vaker werkzaam zijn in sectoren waar het niet goed mogelijk is om thuis te werken of op het werk de corona-adviezen goed na te leven. Het hogere sterfterisico voor COVID-19 van mensen onder de 70 jaar uit de lagere inkomensgroepen is daar een aanwijzing voor.
Voor de sterfte aan COVID-19 onder mensen die institutionele zorg ontvingen, maakte het inkomen geen verschil. Het is voorstelbaar dat inkomen bij hen weinig effect heeft op sterftekansen vanwege de kwetsbaarheid van de zorgontvangers en het noodzakelijke contact in de zorgverlening.
Hoger sterfterisico voor inwoners met een migratieachtergrond
Op basis van een analyse waarbij rekening gehouden wordt met verschillen in geslacht, leeftijd, inkomen en zorggebruik, blijkt dat onder mensen met een migratieachtergrond het risico op overlijden aan COVID-19 iets hoger was dan voor inwoners met een Nederlandse achtergrond. Dit was tijdens de eerste golf van de corona-epidemie met name zichtbaar in de drie GGD-regio’s Amsterdam, Haaglanden en Rotterdam-Rijnmond. Verschillende factoren kunnen hebben bijgedragen aan de verschillen in sterfterisico’s naar migratieachtergrond. Zo hebben mensen uit sommige herkomstgroepen een hogere prevalentie van aandoeningen als obesitas, diabetes en hart- en vaatziekten – aandoeningen waarbij een COVID-19 besmetting vaker ernstig afloopt. Het gaat bij migrantengroepen echter niet om één homogene groep: er bestaat een hoge mate van diversiteit onder inwoners met een migratieachtergrond. Het hoge relatieve risico werd vooral onder inwoners met een Turkse en Surinaamse migratieachtergrond gevonden. Daarnaast gaat het om relatief kleine aantallen sterfgevallen.
Hoe gaat het verder?
Tijdens de eerste golf van de corona-epidemie waren er duidelijke verschillen in het risico op overlijden aan COVID-19. Mensen die aan corona overleden, woonden vaker in het zuidoosten van Nederland, waren vaker man, waren vaker oud, ontvingen vaker zorg en hadden bovendien vaker een lager inkomen en een migratieachtergrond. Tijdens de tweede golf vonden besmettingen en sterfte veel gelijkmatiger verspreid over de regio’s van Nederland plaats. Er waren betere behandelmethodes beschikbaar, stengere maatregelen werden ingesteld door de overheid, en ouderen en zorgbehoevenden werden als eerste gevaccineerd. Hoewel er signalen zijn dat de vaccinatiebereidheid onder laagopgeleiden en mensen met een migratieachtergrond lager is, is nog onbekend of deze verschillen ten opzichte van de eerste golf ook een effect heeft gehad op de sociaal-demografische verschillen wat sterfte betreft in de tweede golf. Het is in ieder geval iets om rekening mee te houden, dus laten we waakzaam zijn op ongelijkheden.
Dit artikel is gebaseerd op: Visser, de, M., Kunst, A., Stoeldraijer, L., & Harmsen, C. (2021). Sociaal-demografische verschillen in COVID-19-sterfte tijdens de eerste golf van de corona-epidemie. Statistische Trends, 23 maart.
