Herstel krijgt betekenis in de thuissituatie
De geriatrische revalidatie (GR) bevindt zich in een periode van transitie. De combinatie van vergrijzing, veranderende zorgvragen, arbeidsmarktkrapte en het beleid gericht op langer thuis wonen, zet het traditionele, intramurale model onder druk (van de Haar & Alme, 2025). Tegelijkertijd ervaren professionals dat een groot deel van de revalidatie juist effectiever is wanneer deze plaatsvindt in de thuissituatie, waar dagelijkse activiteiten direct kunnen worden geoefend en herstel betekenis krijgt.
De aandacht voor zorg dichtbij huis groeit al jaren, zowel in beleid als in onderzoek (Ministerie van Volksgezondheid, Welzijn en Sport, 2023; 2025). Studies laten zien dat revalidatie in de eigen leefomgeving positieve effecten kan hebben op functioneren, kwaliteit van leven en ervaren belasting van mantelzorgers (Holstege e.a., 2016; Nanninga e.a., 2015; Ramsey e.a., 2021; Tijsen e.a., 2019). Daarmee sluit thuisrevalidatie niet alleen aan bij maatschappelijke ontwikkelingen, maar ook bij de voorkeuren van revalidanten zelf (Lubbe e.a., 2023). Ambulante GR krijgt hierdoor een steeds prominentere rol in het zorglandschap (ActiZ, 2023; Becker & Achterberg, 2022; van Balen, 2019). In Nederland maken jaarlijks ongeveer 54.000 mensen gebruik van GR. Het betreft veelal ouderen met multimorbiditeit die na een acute achteruitgang in functioneren – bijvoorbeeld na een heupfractuur of herseninfarct – revalidatie nodig hebben die specifiek is afgestemd op kwetsbaarheid en complexiteit (Vektis, 2021).
Ondanks de veelbelovende voordelen was lange tijd onduidelijk hoe een ambulant GR-traject optimaal georganiseerd kan worden. De GO-Home-studie is vier jaar geleden gestart met als doel te onderzoeken hoe ambulante GR effectief, haalbaar en efficiënt kan worden ingericht voor zelfstandig wonende ouderen en voor professionals. Binnen deze studie is daarom ambulante GR 2.0 ontwikkeld: een integraal vormgegeven werkwijze waarin alle fasen van het revalidatieproces – van opname tot nazorg thuis – samenhangend worden georganiseerd. Revalidanten, mantelzorgers en professionals werken vanaf het begin samen, waardoor de overgang van klinische naar ambulante revalidatie soepel verloopt en continuïteit van zorg behouden blijft.
Samen bouwen aan ambulante revalidatie
Binnen de GO-Home-studie is een herontwerp- en haalbaarheidsstudie uitgevoerd, waarin revalidanten, mantelzorgers en zorgprofessionals intensief betrokken zijn (Preitschopf e.a., 2025). De studie vond plaats binnen een geriatrische revalidatieafdeling van zorgorganisatie Omring (22 bedden) tussen september 2024 en februari 2025.
Het ontwikkelproces bestond uit drie samenhangende onderdelen:
Co-creatiebijeenkomsten
In twee bijeenkomsten brachten revalidanten, mantelzorgers en professionals hun ideeën, wensen en zorgen in. De eerste bijeenkomst was gericht op het genereren van ideeën, de tweede op consensus over de uiteindelijke inrichting van het traject.
Maandelijkse werkgroep bijeenkomsten
Een vaste werkgroep van professionals werkte systematisch aan het ontwikkelen, testen en verfijnen van de verschillende onderdelen van het zorgpad. Zij stelden procesbeschrijvingen op en zorgden voor afstemming met de dagelijkse praktijk. Deze werkgroep bleek cruciaal voor draagvlak en borging, doordat leden vanaf het begin actief betrokken waren bij ontwerp én implementatie.
Interviews met revalidanten
Revalidanten die het ambulante traject doorliepen werden geïnterviewd. Hun ervaringen zijn gebruikt om het zorgpad verder aan te scherpen.
Omdat ambulante GR een complexe interventie is waarbij een heterogene doelgroep en meerdere disciplines, organisaties en zorgsettings betrokken zijn, is het Medical Research Council (MRC) framework gebruikt voor de ontwikkeling en evaluatie (Skivington e.a., 2021). Dit framework ondersteunt een iteratieve aanpak waarin ontwikkeling, haalbaarheid, implementatie en evaluatie cyclisch met elkaar verbonden zijn (figuur 1). Binnen dit proces zijn elf kernelementen ontwikkeld en geïmplementeerd.
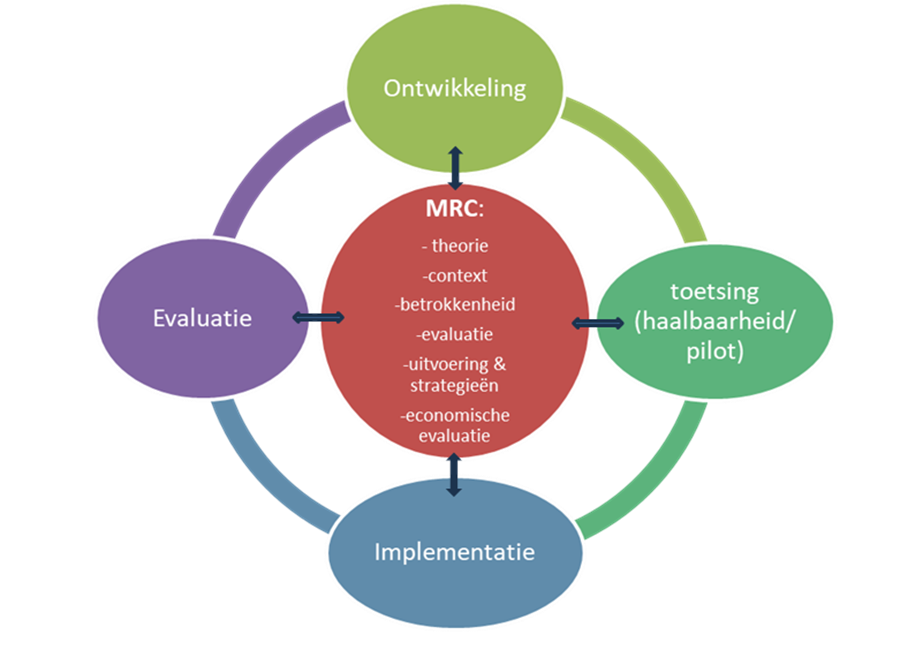
Het MRC-framework bestaat uit vier cyclisch verbonden fasen: ontwikkeling, toetsing (haalbaarheid/pilots), implementatie en evaluatie. In elke fase staan theorie, context, betrokkenheid, proces- en effectevaluatie, uitvoering en strategieën, en economische evaluatie centraal. Het model ondersteunt een iteratieve en systematische aanpak, waarbij elke fase steeds teruggrijpt op deze kernprincipes.
Ambulante GR 2.0: elf bouwstenen voor herstel thuis
De elf kernelementen van ambulante GR 2.0 vormen een samenhangend geheel (figuur 2) en worden hieronder kort toegelicht.

1. Ambulante GR als vanzelfsprekend vertrekpunt
Ambulante GR is een vast onderdeel van het zorgpad geworden. Afwijken gebeurt alleen in uitzonderlijke situaties, bijvoorbeeld bij inzet van monodisciplinaire behandeling, onvoldoende motivatie of logistieke belemmeringen. Door vaste indicatiecriteria toe te passen in de intakefase krijgen alle revalidanten gelijke toegang tot thuisrevalidatie.
2. Persoonlijke doelen als uitgangspunt
Persoonlijke doelen vormen het uitgangspunt van het traject. De Canadian Occupational Performance Measure (COPM) (de Waal e.a., 2022) wordt gebruikt om betekenisvolle activiteiten te formuleren en voortgang te monitoren. Dit draagt bij aan een actieve rol van revalidanten en ondersteunt doelgericht interdisciplinair werken.
3. Vanaf dag één duidelijkheid over het traject
Bij opname krijgen revalidanten en mantelzorgers tijdens de multidisciplinaire intake een toelichting en ontvangen zij een informatiefolder over het revalidatietraject en de rol van ambulante geriatrische revalidatie. Deze werkwijze bevordert het vertrouwen en ondersteunt een tijdige voorbereiding op de overgang naar huis.
4. Digitale zorg als ondersteuning, niet als doel
E-health is geïntegreerd in het traject via een oefenapp, beweegsensor en beeldbellen. Deze blended aanpak – digitaal waar het kan en fysiek waar nodig – vergroot de zelfregie en maakt efficiënte inzet van professionals mogelijk. Tegelijk blijft aandacht nodig voor digitale toegankelijkheid en ondersteuning.
5. De thuissituatie als uitgangspunt voor revalidatie
Revalidatie is het meest betekenisvol in de omgeving waar iemand dagelijks functioneert. De thuissituatie wordt daarom al tijdens de opname in kaart gebracht via een formulier en beeldmateriaal. Indien nodig bezoekt een ergotherapeut de woning vroegtijdig om aanpassingen en hulpmiddelen te beoordelen, wat vertraging bij ontslag voorkomt.
6. Mantelzorgers als gelijkwaardige partners
Thuisrevalidatie is een gezamenlijke verantwoordelijkheid van revalidant en mantelzorger, waarbij ieder een eigen rol en betrokkenheid heeft. Mantelzorgers worden actief betrokken via behandelsessies en een voorlichtingsbijeenkomst, zodat zij goed voorbereid zijn op hun ondersteunende rol thuis. Gelijkwaardigheid betekent dat revalidanten, mantelzorgers en professionals samenwerken vanuit respect voor elkaars perspectief en grenzen, met expliciete aandacht voor draagkracht en het voorkomen van overbelasting.
7. Nauwe samenwerking met de wijkverpleging
De wijkverpleging is essentieel voor het slagen van ambulante GR. Thuisrevalidatie is niet vanzelfsprekend en dus is extra geïnvesteerd in samenwerking en afstemming. Kort voor terugkeer naar huis vindt een ‘warme’, online overdracht plaats tussen GR-verpleegkundige, wijkverpleegkundige en revalidant, waarbij afspraken en behandelplan worden gedeeld voor continuïteit van zorg.
Daarnaast krijgen wijkverpleegkundigen scholing in het stimuleren van zelfredzaamheid en het creëren van een activerend revalidatieklimaat. Zo versterkt deze combinatie van overdracht en scholing de gezamenlijke verantwoordelijkheid en ondersteunt het een soepele overgang van klinische naar ambulante revalidatie.
8. De revalidatiecoördinator als spil in het traject
De revalidatiecoördinator is degene die altijd aanspreekbaar is voor revalidanten, mantelzorgers en het team. Deze rol wordt ingevuld door het teamlid van wie de revalidatiedoelen het beste aansluiten bij de situatie van de revalidant, meestal een ergotherapeut of fysiotherapeut. Deze coördinator zorgt voor een goede samenwerking tussen verschillende disciplines en overziet het hele traject tijdens de thuisrevalidatiefase. Dankzij de coördinerende rol van een van de teamleden, worden afspraken, voortgang en mogelijke knelpunten snel opgemerkt, waardoor zowel revalidanten als zorgprofessionals beter overzicht en structuur ervaren.
9. Centrale planning voor rust en structuur
Een centrale planner, een externe functie buiten het behandelteam, stemt behandelingen efficiënt op elkaar af. Dit zorgt voor rust bij professionals en een overzichtelijker schema voor revalidanten.
10. Eerst therapie thuis, dan poliklinisch
In plaats van eerst poliklinisch – door middel van therapiesessies in de zorginstelling – te starten, vindt de behandeling zoveel mogelijk thuis plaats: de plek waar vaardigheden direct toepasbaar zijn en waar revalidanten de meeste motivatie ervaren. Poliklinische afspraken volgen enkel indien nodig, bijvoorbeeld bij nood aan specifieke trainingsapparatuur.
11. Tussentijdse online MDO
Ongeveer drie weken na de start van ambulante GR vindt een online multidisciplinair overleg plaats, met deelname van de revalidant en de mantelzorger. Als het traject korter is of wanneer er een specifieke indicatie bestaat, dan kan dit overleg eerder plaatsvinden.
Indien gewenst, is de betrokken wijkverpleegkundige of een behandelaar tijdens dit overleg bij de revalidant thuis aanwezig, zodat deelname nog laagdrempeliger en toegankelijker wordt. Dit laagdrempelige moment ondersteunt gezamenlijke besluitvorming en tijdige bijsturing. Door het digitale karakter is deelname bovendien minder belastend.
Wat verandert er voor revalidanten, mantelzorgers en professionals?
Ambulante GR 2.0 sluit aan bij bredere ontwikkelingen in de ouderenzorg: meer eigen regie, zorg dichtbij huis, ‘blended’ inzet van technologie, versterking van samenwerking met de wijkverpleging en doelmatige inzet van professionals (ministerie van Volksgezondheid, Welzijn en Sport, 2023; 2025). De haalbaarheidsstudie laat zien dat het vernieuwde traject haalbaar en acceptabel is voor alle betrokkenen. Revalidanten waardeerden de persoonlijke benadering en hun actieve rol in het revalidatieproces. Tegelijk gaven zij aan dat de overgang naar huis intensief kan zijn, omdat nieuwe vaardigheden direct moeten worden toegepast en de eerste weken vaak volgepland zijn met veel afspraken.
Mantelzorgers voelden zich beter voorbereid dankzij structurele informatievoorziening en hun actieve betrokkenheid bij behandelmomenten. Professionals benadrukten vooral de duidelijke structuur en gedeelde verantwoordelijkheid die ontstond door co-creatie met revalidanten en naasten. Door verschillende disciplines, revalidanten en mantelzorgers systematisch te betrekken bij de ontwikkeling van het traject, in lijn met het MRC framework, werd gezorgd voor een aanpak die niet alleen theoretisch goed onderbouwd, maar ook praktisch toepasbaar en herkenbaar is in de dagelijkse praktijk (Skivington e.a., 2021).
Tegelijkertijd vraagt ambulante GR 2.0 blijvende aandacht voor randvoorwaarden: digitale toegankelijkheid, afstemming met de eerste lijn en wijkverpleging, gerichte scholing van professionals en monitoring van belasting en draagkracht in het netwerk van de revalidant.
De pilot liet zien dat ontwikkeling en implementatie tijd en oefening vragen. Nieuwe werkprocessen, rollen en samenwerking vereisen tijd om in de praktijk te worden geïntegreerd. De co-creatieaanpak bleek een succesfactor: professionals die vanaf het begin medeverantwoordelijk waren voor ontwerp en organisatie, ervoeren eigenaarschap en een breed draagvlak. Knelpunten werden vroegtijdig gesignaleerd en snel opgelost.
De werkgroep speelde hierin een cruciale rol. De taakverdeling en de regelmatige bijeenkomsten zorgden voor een stabiele basis, continuïteit en motivatie. Ondanks extra inzet naast reguliere werkzaamheden, versterkte dit de teamdynamiek en borging van het traject. De werkgroep blijft actief, wat van belang is voor duurzame implementatie, borging en doorlopende ontwikkeling op basis van voortschrijdend inzicht.
Op basis van deze studie adviseren wij toekomstig onderzoek naar efficiëntie en kosteneffectiviteit, om de meerwaarde van ambulante GR te toetsen ten opzichte van de huidige praktijk, zowel op functioneren, kwaliteit van leven, zorgkosten als de inzet van professionals. Deze kennis kan opschaling en structurele inbedding binnen landelijk beleid ondersteunen.
Van idee naar actie: acht praktische stappen
- Vorm een werkgroep die verantwoordelijkheid voelt.
- Implementeer gefaseerd.
- Geef professionals ruimte om te leren.
- Werk in co-creatie en benut ervaringen van revalidanten, mantelzorgers en het team.
- Stimuleer samenwerking met wijkverpleging.
- Investeer in digitale toegankelijkheid en blended werken.
- Leer van andere organisaties.
- Durf los te laten – doen is leren.
De thuissituatie als startpunt van toekomstbestendige revalidatie
Deze studie laat zien dat het gezamenlijk ontwikkelen en implementeren van zorg leidt tot een breed gedragen en uitvoerbaar ambulant revalidatietraject. Ambulante GR 2.0 vormt, met zijn elf samenhangende bouwstenen, een stevige basis voor verdere evaluatie en opschaling.
De thuissituatie is daarmee niet langer het eindpunt van zorg, maar het beginpunt van herstel.
